Ο κορωνοϊός μπορεί να μολύνει κύτταρα που παράγουν ινσουλίνη στο πάγκρεας, μειώνοντας την ικανότητά τους να την εκκρίνουν και μερικές φορές μπορεί να προκαλέσει κυτταρικό θάνατο, υποστηρίζει νέα μελέτη. Η βλάβη αυτών των κυττάρων που παράγουν ινσουλίνη, γνωστά ως βήτα κύτταρα, μπορεί δυνητικά να επιδεινώσει τα συμπτώματα του διαβήτη, και ειδικά τύπου 1, όπου το πάγκρεας δεν παράγει καθόλου ινσουλίνη, σύμφωνα με τους συγγραφείς της μελέτης.
Επιπλέον, ορισμένες μελέτες δείχνουν ότι η σοβαρή Covid-19 μπορεί να προκαλέσει διαβήτη σε άτομα χωρίς προηγούμενο ιστορικό της πάθησης, αυξάνοντας την πιθανότητα της μόλυνσης των βήτα κυττάρων, όπως αναφέρει το Live Science.
Τα άτομα με διαβήτη τύπου 1 ή τύπου 2 αντιμετωπίζουν μεγαλύτερο κίνδυνο ανάπτυξης σοβαρών συμπτωμάτων Covid-19 από τον γενικό πληθυσμό, σύμφωνα με το Κέντρο Ελέγχου και Πρόληψης Νοσημάτων (CDC).
Σε γενικές γραμμές, τα άτομα με διαβήτη είναι πιο πιθανό να παρουσιάσουν επιπλοκές όταν μολυνθούν με οποιονδήποτε ιό, καθώς η κατάσταση μπορεί να βλάψει την ανοσολογική λειτουργία του οργανισμού τους. Παρ’ όλα αυτά, κανείς δεν ξέρει με σιγουριά εάν ο SARS-CoV-2 μπορεί να προσβάλει άμεσα το πάγκρεας, δήλωσε ο κύριος συγγραφέας της μελέτης Πίτερ Τζάκσον, καθηγητής στο τμήμα μικροβιολογίας και ανοσολογίας στη Σχολή Ιατρικής του Πανεπιστημίου του Στάνφορντ.
Πειράματα σε ιστό από δότες οργάνων
Για να διερευνήσουν αυτό το ερώτημα, ο Τζάκσον και οι συνάδελφοί του διεξήγαγαν πειράματα σε παγκρεατικό ιστό από δότες οργάνων, εννέα από τους οποίους είχαν πεθάνει από σοβαρή Covid-19 και 18 που πέθαναν από άλλες αιτίες. Στην πρώτη ομάδα, οι ερευνητές διαπίστωσαν ότι ο SARS-CoV-2 είχε μολύνει άμεσα τα βήτα κύτταρα ορισμένων ατόμων. Διαπίστωσαν επίσης ότι ο ιός θα μπορούσε να μολύνει, να καταστρέψει και να σκοτώσει τα βήτα κύτταρα που προέρχονται από δότες οι οποίοι είχαν πεθάνει από άλλες αιτίες, σύμφωνα με σχετικό άρθρο που δημοσιεύθηκε στο περιοδικό “Cell Metabolism”.
Ωστόσο, ακόμη και με αυτά τα νέα στοιχεία, το ερώτημα εάν ο SARS-CoV-2 μολύνει άμεσα τα βήτα κύτταρα παραμένει αναπάντητο, δήλωσε ο δρ Άλβιν Πάουερς, διευθυντής του Κέντρου Διαβήτη Vanderbilt στο Νάσβιλ, ο οποίος δε συμμετείχε στη μελέτη. Η νέα μελέτη δείχνει ότι τα παγκρεατικά κύτταρα μπορούν να μολυνθούν σε εργαστηριακό περιβάλλον, αλλά δεν έχει αποδειχθεί αν ισχύει το ίδιο και για τους ανθρώπους, είπε. Για να καταλήξουν σε ένα πιο σίγουρο συμπέρασμα, οι επιστήμονες θα πρέπει να εξετάσουν πολύ περισσότερα δείγματα παγκρέατος από ασθενείς που πέθαναν από Covid-19.
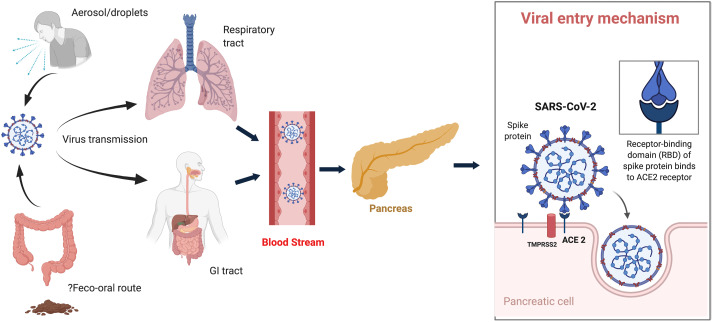
Πώς μπορεί να εισχωρήσει στα βήτα κύτταρα ο ιός
Για να προσδιοριστεί εάν ο SARS-CoV-2 μπορεί να μολύνει τα βήτα κύτταρα, το πρώτο βήμα είναι να καταλάβουμε πώς θα μπορούσε να εισχωρήσει ο ιός σε αυτά τα κύτταρα.
Ο ιός SARS-CoV-2 προσδένεται σε έναν πρωτεϊνικό υποδοχέα που ονομάζεται ACE2 για να εισχωρήσει στα κύτταρα, ωστόσο κάποιες άλλες πρωτεΐνες στην επιφάνεια των κυττάρων φαίνεται να βοηθούν τον ιό να προσδεθεί στον ACE2, δήλωσε ο Πάουερς.
Σε μια πρόσφατη μελέτη που δημοσιεύθηκε την 1η Δεκεμβρίου 2020 στο “Cell Metabolism”, ο Πάουερς και οι συνάδελφοί του αναζήτησαν τον ACE2 και μία πρωτεΐνη που ονομάζεται διαμεμβρανική πρωτεάση σερίνης 2 (TMPRSS2) η οποία βρίσκεται στα βήτα κύτταρα. Ωστόσο οι επιστήμονες βρήκαν ελάχιστη ποσότητα των δυο πρωτεϊνών. Σε μια άλλη ανεξάρτητη μελέτη, που δημοσιεύθηκε στο ίδιο περιοδικό, οι ερευνητές κατέληξαν στο ίδιο συμπέρασμα, καθιστώντας ότι ο SARS-CoV-2 είχε ελάχιστη πρόσβαση σε βήτα κύτταρα.
Ο συν-συγγραφέας της μελέτης αυτής, Ραούλ Αντίνο, καθηγητής στο τμήμα μικροβιολογίας και ανοσολογίας στο Πανεπιστήμιο της Καλιφόρνιας στο Σαν Φρανσίσκο πιστεύει πως θα πρέπει να ερευνηθεί η ποσότητα της ACE2 που χρειάζεται ο ιός για να εισχωρήσει στα συγκεκριμένα κύτταρα.
Για παράδειγμα, η πρωτεΐνη που ονομάζονται νευροπιλίνη 1 (NRP1) και ο υποδοχέας τρανσφερρίνης (TFRC) έχουν συνδεθεί με τον SARS-CoV-2. Η ομάδα αναζήτησε αυτές τις πρωτεΐνες, καθώς και τις ACE2 και TMPRSS2, σε βήτα κύτταρα από πέντε δότες οργάνων που είχαν βρεθεί αρνητικοί στον κορωνοϊό. Όπως και σε προηγούμενες μελέτες, οι ερευνητές ανίχνευσαν χαμηλά επίπεδα ACE2 και TMPRSS2 σε βήτα κύτταρα, ωστόσο βρήκαν αρκετές ποσότητες των NRP1 και TRFC.
Ιχνη του SARS-CoV-2 κυρίως σε βήτα κύτταρα
Στη συνέχεια, η ομάδα απομόνωσε περισσότερα δείγματα από δότες και εξέθεσε τον ιστό στον SARS-CoV-2. Μετά από αρκετές ημέρες, εξέθεσε τα κύτταρα στα αντισώματα που προσδένονται σε μέρος του κορωνοϊού, για να δει ποια κύτταρα είχαν μολυνθεί. Οι ερευνητές εντόπισαν ίχνη του SARS-CoV-2 κυρίως σε βήτα κύτταρα. Διαπίστωσαν επίσης ότι θα μπορούσαν κάπως να αποτρέψουν αυτήν τη μόλυνση μπλοκάροντας τον υποδοχέα NRP1 με ένα μικρό μόριο που ονομάζεται EG00229. Αυτό υποδηλώνει ότι η νευροπιλίνη 1 μπορεί να διευκολύνει τον κορωνοϊό να εισέλθει στα βήτα κύτταρα, δήλωσε ο Τζάκσον.
Για να μολυνθούν τα κύτταρα, η πρωτεΐνη ακίδα του κορωνοϊού θα πρέπει να προσδεθεί στον υποδοχέα ACE2. Σε αυτήν την περίπτωση, η πρωτεΐνη NRP1 μπορεί να βοηθά στη “σύλληψη” του κορωνοϊού και την εισαγωγή της ακίδας, παρά το γεγονός ότι υπάρχουν σχετικά λίγοι διαθέσιμοι υποδοχείς ACE2. Ορισμένες μελέτες δείχνουν ότι η NRP1 προσδένεται σε ένα συγκεκριμένο κομμάτι της ακίδας του ιού και η παρεμπόδιση αυτής της αλληλεπίδρασης, εμποδίζει κάπως την ικανότητα του ιού να μολύνει τα κύτταρα, σύμφωνα με άρθρο που δημοσιεύθηκε στο περιοδικό “Science”.
Η ομάδα διαπίστωσε επίσης ότι τα μολυσμένα βήτα κύτταρα παρήγαγαν σημαντικά λιγότερη ινσουλίνη από τα μη μολυσμένα, όταν εκτέθηκαν σε ποσότητα γλυκόζης ισοδύναμη με αυτήν που καταναλώνουμε σε ένα γεύμα. Στα μολυσμένα κύτταρα, τα μοριακά σήματα που σχετίζονται με τον κυτταρικό θάνατο άρχισαν να αυξάνονται. Αυτή η αύξηση θα μπορούσε και πάλι να μπλοκαριστεί με το EG00229, υπογραμμίζοντας την πιθανή σημασία της NRP1 στη μόλυνση.
Βλάβες στα παγκρεατικά δείγματα
Στη συνέχεια, οι ερευνητές ανίχνευσαν γενετικό υλικό κορωνοϊού σε επτά από τα εννιά παγκρεατικά δείγματα. Χρησιμοποιώντας αντισώματα, όπως και στα προηγούμενα πειράματα, η ομάδα επιβεβαίωσε ότι ο SARS-CoV-2 εμφανίστηκε σε τέσσερις από τους επτά δωρητές. Μέσα σε αυτά τα βήτα κύτταρα, βρήκαν επίσης γενετικές οδηγίες που κωδικοποιούν την πρωτεΐνη ακίδα.
Τα δείγματα των άλλων τριών δωρητών έδειξαν εκτεταμένη βλάβη, που οφείλεται στα πεπτικά ένζυμα, σημείωσαν οι συγγραφείς στο άρθρο τους. Μπορεί λοιπόν το τεστ αντισωμάτων να βγήκε αρνητικό σε τρεις δότες λόγω της σοβαρότητας αυτής της βλάβης, πρότεινε ο Τζάκσον. Από την άλλη, τα αρνητικά τεστ θα μπορούσαν να είναι ακριβή, καθώς δεν έχουν όλοι οι ασθενείς με σοβαρή Covid-19 μολυσμένα βήτα κύτταρα.
Ερωτήματα
Η μελέτη εγείρει άλλα ερωτήματα. Εάν υποθέσουμε ότι ο ιός επιτίθεται στα βήτα κύτταρα, όπως συμβαίνει στο εργαστήριο, πώς φτάνει στο πάγκρεας; Η νόσηση από πνευμονία μπορεί να βοηθήσει τον ιό να ξεφύγει από τους αεραγωγούς και να προκαλέσει δευτερογενή μόλυνση αλλού, όπως στο πάγκρεας, αλλά προς το παρόν αυτό είναι ασαφές, είπε ο Τζάκσον.
Εάν ο ιός διαπερνά το πάγκρεας, “πώς σχετίζεται η μόλυνση του παγκρέατος με τις μειώσεις στην ινσουλίνη”, αναρωτιέται ο Αντίνο. Η ομάδα παρατήρησε ότι στο εργαστήριο, τα βήτα κύτταρα παρήγαγαν λιγότερη ινσουλίνη μετά τη μόλυνση, αλλά η έκταση αυτής της μείωσης μπορεί να είναι διαφορετική σε ένα ζώντα άτομο.
Επιπλέον, απαιτείται περισσότερη έρευνα για την κατανόηση του ρόλου του ανοσοποιητικού συστήματος στην παγκρεατική λοίμωξη, σημείωσε ο επιστήμονας. Θεωρητικά, η άμεση λοίμωξη θα μπορούσε να προκαλέσει εκτεταμένη φλεγμονή στο πάγκρεας, προκαλώντας επιπλέον βλάβη σε άτομα με διαβήτη τύπου 1. Αυτό θα μπορούσε να προκαλέσει ή να επιδεινώσει την αυτοάνοση άμυνα στο συγκεκριμένο όργανο. Αλλά προς το παρόν, όλα αυτά είναι εικασίες, καταλήγει ο Αντίνο.
Πηγή: glikos-planitis

